
脊椎すべり症による神経圧迫 第二章
脊椎すべり症による神経圧迫 第二章
レントゲン撮影をしないと、患者の椎体がずれているのか確認することができないため、脊椎すべり症を予防することは難しいです。予防を目的に一般の人でも脊椎のレントゲンを定期的に撮影しておくべきかは意見が割れますが、大事なことは、もし背中の痛みが二週間以上続いたり、同じ側の足ばかり痛みが走ってふくらはぎがずっと痛むようなことがあれば、専門医に診てもらうべきです。
手術前と手術後の患者の脊椎の様子を比較する写真
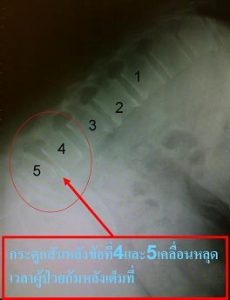
手術前のレントゲン写真。前かがみの姿勢で第4、第5椎体のずれが認められる。

手術後の同じ患者の脊椎のレントゲン写真。(女性、56歳)
もしあなたの背骨がずれていても驚く必要はありません。あなたのやるべきことはそのずれの程度が大きいか、さらにずれる可能性があるか、背骨がまだ丈夫か、背筋はどれくらいあるか、そして背骨は日常的な活動にどれくらい長く耐えられるか、を知ることです。
脊椎すべり症の検査をする医師は、患者の腰周りの脊椎を支える筋肉(Paraspinal Muscle)の強さから、脊椎の靭帯や背筋の慢性炎症によって結合組織があるかどうか、結合組織がどこにあるか、神経線維が圧迫されることで足の筋肉が弱っているかまで調べる必要があります。
これらの情報は患者の日常生活と継続的な治療に反映されます。背中を使う活動にも注意が必要です。頻繁に背中を曲げたり反らせたりしてはいけません。また重いものを持ち上げたり、太ることも良くありません。骨密度を保つ努力をすること、そして、最も大切なのは丈夫な背筋のためにActive Training Muscle Exercise Typeという方法で正しく筋肉トレーニングをすることです。Active Training Muscle Exercise Typeは衰弱した筋肉を早く元通りに回復させる唯一のトレーニング法です。この筋肉トレーニング法については説明するのに時間がかかりますので、またの機会に詳しく説明したいと思います。

整形外科専門医 ソムサック ラオワッタナー医師による背筋のトレーニング法
椎体がまだ大きくずれていない場合は、普段通りの生活を送ることができます。しかし、もしあなたが体を大切にしないで、体重が増えたり、前述したアドバイスに従わなかったりすれば、年々背骨がずれていきます。神経が骨に圧迫される可能性も増えてきます。そして最終な治療法である手術をせざるを得なくなります。手術を受ける前に、手術におけるリスクを評価します。この評価検査は詳しい身体検査であり、内科医、心臓外科医、場合によっては患者の持病の専門医により行われます。最後には麻酔医からの評価があります。
脊椎すべり症の手術による治療は、大きく三段階に分けられます。

第4、第5椎体がずれて神経を圧迫している様子
第一段階(Reduction and Fixation Step) この段階の手術は問題のある椎体を固定して安定させ丈夫にします。また、特殊な金属(Medial Grade Metal)を使い、椎体を支えるような形でずれがあった椎体を元の位置に戻します。この段階での手術が成功するかどうかは金属による固定に耐えられるだけの骨密度があるかどうかにかかっています。骨密度に問題がある人、骨粗しょう症になっている患者では、金属の固定が不安定で骨の固定ができないため、第一段階の手術を受けることはできません。第二、第三段階の手術を行うことになります。

神経を圧迫していた椎体が除かれ、強さを補強するための金属がずれのあった骨の両側に設置されている。
73歳の患者で、手術後は脊椎が元の位置に戻り、背中がまっすぐに整復された。
第二段階(Decompression Step) この段階の手術は、神経を圧迫しているはみ出た椎体や結合組織を除去することが目的です。この段階の手術はとても大切です。血管が十分な栄養を神経細胞に運べるように、神経を圧迫するものを全て除く必要があるからです。この手術によって、炎症を起こしていた神経が早期に回復することができます。分離した椎体に圧迫されていた神経細胞を正常に回復させることを目的とした治療段階です。
第三段階(Fusion Step) この段階の手術は問題のあった椎体同士を骨片(bone Graft) でつなぎます。骨片(bone Graft) は第二段階の手術で取り出した骨か、人工骨(Synthetic Bone Graft)を用います。小さい骨を脊椎の間に配置し、ずれが生じる椎体の間を自然につなぐための糊の役割を果たします。これにより、背骨を数百倍丈夫にさせます。この段階の手術では注意する事項がたくさんあります。例えば、脊椎のどの辺りを繋げるか、何点、どの角度から繋げるか等です。この段階は不安定な二つの椎体を前より丈夫にさせることを唯一の目標にしています。よってこの段階は脊椎の安定化を作るための手術とも呼べるでしょう。
手術後最初の2-3日は回復のためにベッドで安静にします。その後はゆっくりと上半身を起こしてベッドにもたれかかることを始めます。そして少しずつ歩行の練習を始めます。入院期間は合計で5-8日になります。
退院して1か月間休養したら、リハビリを開始しましょう。Active Training Muscle Exerciseを真面目にやり、背筋を鍛えます。必ず継続し、怠けたり雑にやってはいけません。患者それぞれが、日常生活を送る上で必要とされる筋量を正しく維持することが大切です。手術で改善させられるのは、背骨と神経だけです。筋肉は改善させられません。毎日できるだけ背筋を鍛えましょう。そしてこれだけは忘れないでください。腰など他の部分の背骨はまだ大丈夫でも、日常生活を送る上で必要とされる筋量が維持できないと同じように椎体のずれを招き、手術がまた必要になるかもしれませんよ。
手術で背骨が頑丈になった後、神経が回復し筋肉が保たれると、手術前に比べ症状が劇的に改善します。ふくらはぎや背中の痛みなしに長距離を歩いたり長時間立っていたりすることができます。予想外かもしれませんが、人によっては再び好きなスポーツを楽しむことができます。
腰の痛みから解放されましょう

脊椎すべり症 第一章
脊椎すべり症 第一章

第4、第5椎体の間がずれている。
人間の背中を構成する様々な器官は、海上で風を受けているヨットの帆の部分と同じです。ヨットのマストを支えるピンと張ったロープのように、普段我々の背中が重力に逆らってまっすぐになっているのは、丈夫な脊椎とそれを支える背筋があるからです。

脊椎、背筋、背筋
海上に浮かぶヨットが風邪を受けるように、私たちの背中は日常生活の中で様々な負荷を受けています。しかし、朝起きてから眠るまで、私たちは自分の背中がどれくらい重労働をさせられているか、あまり気にしません。
腰の脊椎は5つの椎体が並んでできています。椎体と椎体は関節と靭帯によって丈夫に繋がっています。俯いたり、背中を反ったり、体をひねったりするとき、それぞれの椎体がうまく協調して動くため、分離したりずれたりすることはありません。

しかし、ある条件で私たちの椎体がちょっとずつずれることがあります。例えば、形成不全性脊椎すべり症(Dyspastic Spondylolisthesis)、 または分離性脊椎すべり症(Spondylolytic Spondylolisthesis) の患者では、成長につれ、椎体の間を繋げる関節が弱くなり、頻繁に背中へ震動を受けると椎体が少しずつ外れてきます。そのほか、脊椎を丈夫にする関節の劣化で形の変化が起きる変性性すべり症(Degenerative Spondylolisthesis)、衝撃が原因の外傷性脊椎すべり症(Traumatic Spondylolisthesis)、年齢に伴って骨が薄くなって起きる病的脊椎すべり症(Pathologic Spondylolisthesis)などの原因があります。また、一度受けた手術によって数年後に脊椎の揺らぎを招くこともあります。
また脊椎が足にまで伸びる神経の近くにあるため、脊椎すべり症が起きると神経細胞に栄養分を運ぶ血管に影響が出ます。少しの脊椎の変化でも患者に様々な症状を引き起こします。
脊椎すべり症による症状は以下通りです。

左足のふくらはぎの筋肉が顕著に萎縮している。
症状は、まず太ももの裏が張って痛くなることから始まります(Hamstring Tightness)。人によってはふくらはぎまで痛みが走ります(Radicular Pain)。椎体が大きくずれてしまった人では前かがみ姿勢がとれなくなります。また、長時間座った後、立ち上がるときにすぐに足を出して歩くことができず、暫く休んで背中が伸びるのを待ってからやっと前に足を出すことができます。背中が通常より反ったり、凹んだりすること(Hyperlordotic Curve)も観察されます。
脊椎がずれることで神経線維が長時間圧迫されると、患者はふくらはぎの痛みと麻痺によって長距離を歩くことができなくなります。そのまま治療せずに放っておくと、炎症と血管からの栄養分が不足することによって神経線維が壊れ、足の筋肉が萎縮し、力が入らなくなります(Muscle Atrophy)。

次回は脊椎すべり症を元通りに回復させる手術、脊椎すべり症の予防法、、治療法、そして新しい手術法についてお話をします。

モートン病とハイヒールの関係
モートン病とハイヒールの関係

最近の若い女性は、より綺麗に見せるため、または仕事の都合で細くて高いヒール靴を履くことが増えています。ハイヒールを履くことで、これからご紹介する病気に直面するかもしれません。その病気とは、モートン病(モートン神経腫、Morton’s Neuroma)です。神経の炎症が起こり、神経の腫瘍のようになる病気です。
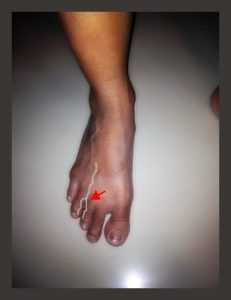 モートン病は足に非常に強い痛みを引き起こします。歩くときに中指、薬指に激痛が走ります。この部分の神経が、他の指の神経に比べ大きいために影響が出やすいのです。若い女性が先の尖ったハイヒールなど、余裕のない窮屈な靴を履いたり、土踏まずがなかったりする人は足先に向かう神経も圧迫されやすいです。
モートン病は足に非常に強い痛みを引き起こします。歩くときに中指、薬指に激痛が走ります。この部分の神経が、他の指の神経に比べ大きいために影響が出やすいのです。若い女性が先の尖ったハイヒールなど、余裕のない窮屈な靴を履いたり、土踏まずがなかったりする人は足先に向かう神経も圧迫されやすいです。
この神経は知覚を主に司るため、圧迫されて刺激を受けると指先に火を近づけられたような熱さや痛みを感じます。この部分の表面に他の人に触られたくなく、特に足の裏は激痛です。長時間歩く時も痛みが走り、歩けなくなるほどです。
モートン病の患者は、足先の甲をつまんだり、中指薬指の間を強く押したりすると、中指薬指の先端に激痛が走ります。そして医師の手をつかんでそれ以上押させないようにすることもあるほどです。
モートン病の診断
足の指の骨を確認するためレントゲン撮影をします。しかし神経の炎症や腫れを確認するにはMRI(磁気共鳴映像法、Magnetic Resonance Imaging)、またはCTスキャンによる三次元画像が必要で、モートン病の確定診断にはこれらが必須です。
モートン病の治療
治療は薬を服用することから始まり、あまり見た目が良くない代わりに足に優しい靴を履くようにし、炎症を抑える注射をします。しかし慢性的になっている場合は、あまり改善が見られず、最終手段、手術をします。小さい切開を加え痛めた神経を切除します。神経腫をすべて取り除きます。
モートン病の手術
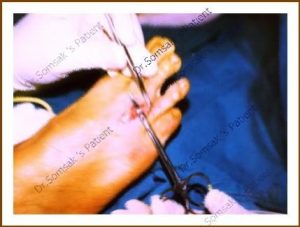
多くの場合、足の甲側から切開します。足の裏に比べ、手術後傷を清潔に保ちやすいためです。手術時には麻酔が必要で、脊椎麻酔(Spinal Anesthesia)、または全身麻酔(General Anesthesia)が用いられます。手術時間は短く、20-30分で終了します。術後は1日入院し、歩く際かかとに体重をかけるようにします。吸収される縫合糸を使う事で、抜糸の必要がありません。が、術後7-10日は傷に水がかかっても問題ありませんが、絆創膏で水を防いでおいてもよいです。

手術後は、神経による痛みがすぐなくなります。中指と薬指の部分は感覚がなくなります。なぜならこの部分の近くを司る神経が切除されたからです。時間が経つにつれこの部分の近くの感覚が戻ることもあります。他の部分に分布している神経から分枝がこの場所へ分布するためです。
若い女性の皆さんには、手術しなければならないほど痛くなる覚悟で綺麗に見える靴を履くのか、よく考えていただきたいものです。これは医師が選ぶことができないものです。なぜなら、若い女性が美しさを求める幸せを奪う権利は誰にもないからです。

あなたの運動法は正しいですか? (ท่านออกกำลังกายผิดวิธีหรือเปล่า)
あなたの運動法は正しいですか? (ท่านออกกำลังกายผิดวิธีหรือเปล่า)
昨今の健康ブームのおかげで、タイに暮らす人々も積極的にスポーツを楽しむ人が増えています。フィットネスジムなどが巷にあふれています。特にジム会員になり、より多くのサービスを利用している人たちが今までにないほど増えています。

ご存じのとおり、運動は体に良いことがたくさんあります。しかし、過剰に負荷をかける運動(Over Training Exercise)など、体に合った方法でなければむしろ体に悪い影響を及ぼします。予想していないような悪影響を長期間にわたり及ぼすこともあり、健康のためにしたことで、逆に治療が必要になり、元通りまで回復するのに時間がかかることもあるのです。

間違ったやり方で運動やスポーツをすることで生じる病気がたくさんあります。例えば、椎間板ヘルニア(Herniated Disc)が生じると、背骨の中を走る神経を圧迫し、背中の痛みやふくらはぎのしびれを引き起こします。治療には数か月を要し、中には手術以外治療法がない人もいます。

椎間板ヘルニアによる神経圧迫を生じた患者。傷が小さい手術法で治療した。
スポーツによっては、椎間板ヘルニアになる危険性が上昇します。ここで誤解しないでいただきたいのが、危険性を持つスポーツがラグビーやアメリカンフットボールなど負担が大きく激しいスポーツだけではないということです。激しいスポーツでなくても、例えばゴルフのような軽いスポーツであっても、椎間板ヘルニアを引き起こしやすいのです。また、膝にある前十字靭帯(Anterior Cruciate Ligament)を損傷させるような運動は例えば、バドミントンやテニスです。負荷がそれほど大きくないこの二つのスポーツでも、相手と打ち合うなかで前後左右に激しく動き、すべったり急に止まったりすることがあります。前十字靭帯に耐えきれないほどの負荷がかかることで、靭帯が損傷してしまうのです。しかし十分に体を鍛えてあれば損傷せずに済みます。

では、スポーツで活動の激しさ以外に怪我をする要因は何でしょうか。
要因その1 それぞれのスポーツに必要な筋肉が不十分であること
簡単なたとえ話をします。我々人間の筋肉は、ゴムに似た性質を持ちます。柔軟に伸びたり縮んだりすることができます。しかし高齢になったり、あまり頻繁に運動しなくなったりすることで、本来持っていた筋肉の柔軟性が低下します。運動する習慣のない人ではさらに顕著です。柔軟性の低下により、筋肉が裂けたり損傷したりする可能性が高まります。特に機敏な動きを必要とするスポーツでは、損傷が同じ場所に繰り返し生じます。損傷を受けた場所は、他の場所に比べ弱くなり、慢性的な炎症が起きます。もし損傷を受けた場所がそのスポーツで重要となる筋肉であった場合、驚くほどパフォーマンスが減ってしまいます。
それぞれのスポーツにおいて、準備運動やウォーミングアップがどの部分に必要か、よく知っておく必要があります。どこの筋肉をどのようにウォーミングアップすればよいか知っておきましょう。
要因その2 いろんな種類のスポーツをする人は、使う筋肉によって休ませる期間が違う
筋肉を丈夫なまま維持するにはトレーニングが必要です。例えば、ゴルフでは背筋、肩の三角筋、肘関節が重要です。もし弱い部分があると筋肉の断裂を招き、結合組織のせいで本来の力が出せず楽しくないと感じるかもしれません。
要因その3 年齢の問題
若い頃は負荷が大きいスポーツをしても関節に大きな影響がないかもしれませんが、中年齢になってくると、間違ったスポーツの選び方をすれば関節へ負担がかかり、変形性関節症につながります。そうなると日常生活にも支障を来します。お金や時間に問題がなくても、歩くことが辛いばかりに遠出ができなくなってしまいます。
いずれにせよ、運動することには体に良いことです。この3つの要素を気にすることで、少しでも運動による怪我を減らしましょう。

人工関節とは
人工関節とは
 文化が異なる外国では、多くのお年寄りがお世話をする人もいなく、子供や孫もいないため、一人暮らしをしないといけません。そのようなお年寄りは歩行という生活の基本動作に影響が出るような病気に罹ると大変なことになります。歩くことは日常生活に大変重要です。重い変形性膝関節症になって、歩くときに膝に体重をかけるたび痛くなり始めると、人工膝の置換手術によって元通りに歩けるようになると知ったとたん、多くの患者はさらに膝の状態が悪化するのを待たずに、迷わず人工膝の置換手術を受けようとします。
文化が異なる外国では、多くのお年寄りがお世話をする人もいなく、子供や孫もいないため、一人暮らしをしないといけません。そのようなお年寄りは歩行という生活の基本動作に影響が出るような病気に罹ると大変なことになります。歩くことは日常生活に大変重要です。重い変形性膝関節症になって、歩くときに膝に体重をかけるたび痛くなり始めると、人工膝の置換手術によって元通りに歩けるようになると知ったとたん、多くの患者はさらに膝の状態が悪化するのを待たずに、迷わず人工膝の置換手術を受けようとします。
外国の町でバスに乗ると、町を出入りするほとんどの人がお年寄りだと見て驚くことがあります。このような町は砂浜に面している町が多く、一人暮らしのお年寄りが子供や孫に迷惑をかけたくなくて、離れて定年後にゆっくり過ごすための住まいを購入しています。現代の医療の進歩や、現代人の健康志向によって、昔より体を大事にしている人が増え、このようなお年寄りの数はますます増えていくと考えられます。
文化が異なる外国では、多くのお年寄りがお世話をする人もいなく、子供や孫もいないため、一人暮らしをしないといけません。そのようなお年寄りは歩行という生活の基本動作に影響が出るような病気に罹ると大変なことになります。歩くことは日常生活に大変重要です。重い変形性膝関節症になって、歩くときに膝に体重をかけるたび痛くなり始めると、人工膝の置換手術によって元通りに歩けるようになると知ったとたん、多くの患者はさらに膝の状態が悪化するのを待たずに、迷わず人工膝の置換手術を受けようとします。
 海外での人工関節置換術の様子
海外での人工関節置換術の様子
上述の患者の多くはもう一度元の生活ができるよう、医師に人工関節置換術をしたいと言います。人工関節は身体組織に挿入しても拒否反応が起きないような基準(Medical Grade)に達した金属、または丈夫なプラスチックによってできています。そのため工業的に使用される素材(Engineer Grade)より、かなり高価です。

人工関節置換術によってできた傷の外観
人工関節の形は、人間の膝関節と同様で、非常に近い形状にデサインされています。人間の膝関節は大腿骨と脛骨が接触して、間を膝蓋骨が繋ぐ役割をしています。正常の状態のときは、これらの骨表面はつるつるで滑りがよく、私たちが膝の曲げ伸ばしをするときに骨表面が強く擦り合わないようになっており、摩擦で熱が発生して骨表面に炎症が起きないようになっています。
 重度の変形性膝関節症患者のレントゲン写真。関節腔が狭く、骨棘を認める。膝は大きく弯曲している。
重度の変形性膝関節症患者のレントゲン写真。関節腔が狭く、骨棘を認める。膝は大きく弯曲している。
人工関節も人間の膝関節と同様で、金属表面に外科医の顔が映る程、鏡のようにツルツルテカテカになるようにデサインされています。それに、関節が動くときに挿入した人工関節が直接お互い触れることなく、間に滑りの良いプラスチック(Polyethilene)が一層入っています。


オーストラリアで毎年開催される整形外科術用機器の展覧会
人工関節のデサインはずっと革新されています。そして昔よりどんどん改善されています。毎年新たなデサインの車が出現し、車内の機能性もバリエーション豊富でより選べるようになっているのと同じく、最近の人工関節も様々なタイプが作られ患者に適したものを選べるようになりました。例えば、膝関節をたくさん曲げられるタイプ(Maximum Flex and Extension) 、人間の膝により近い関節の回転ができるタイプ(Rotation Degree) 、女性の膝に合うように設計されたタイプなどです。現在は世界中でたくさんの大手医療機器メーカーが人工関節の研究開発と生産を競っています。
しかし、人工関節置換術を受けた後、人工関節がずっと使えると思ってはいけません。なぜなら日常的に使用されると、関節表面同士が擦り合って徐々に削れていきます。したがって、人工関節も使用期限があります。でもあまり心配する必要はありません。人工関節のデサインには、予めこの問題の解決法が用意されています。摩擦によって削れるのは人工関節全体ではなく、プラスチックの層だけです。このプラスチックの層の交換は小さい手術で済みます。
人工関節置換術において、良い治療成果を出すのに重要なことは、挿入した人工関節の手入れについて十分に知識を持つことです。重いものを持ったり、膝を曲げて床に座ったりするような、人工関節の酷使をしないこと。人工関節に与える衝撃を減らすために、手術後は患者が積極的に膝周辺の筋肉トレーニングプログラムに参加すること。皮膚感染が起きないように、手術の傷跡を常にきれいに保つこと。これは人工関節が自然のものではなく、身体にとって異物であるので、細菌感染に弱いためです。人工関節置換術を受けた人は皮膚の細菌感染や虫歯の治療を受けるときでも、細菌が血行を通じて人工関節に到達し、膝の組織の感染症を引き起こすことに気をつけないといけません。皮膚に傷ができた時や歯医者に行く前に、抗生剤を内服するのを毎回心掛けるべきです。人工関節置換術を受けた患者は、より長く関節が使えるように、身体全体にも気を配ることが大切です。

バルーンを用いた脊椎圧迫骨折整復手術
バルーンを用いた脊椎圧迫骨折整復手術
この治療法は、圧迫骨折した背骨の中に細い管を通してバルーンを挿入し、膨らませることで椎体の凹みを元に戻した後、バルーンを抜き空いた空間にセメントを注入することで、骨を固める方法です。この方法の利点は切開する必要がないことです。
骨粗しょう症の危険性がある人は全世界で1億人いるとされています。アメリカだけでも4400万人がこの病気の危険性があると推測されています(2002年)。女性の方が男性より4倍多く、55歳以上の人が半数以上を占めています。年間200億ドルもの医療費がかかっており、驚くことにこの額は心臓病の治療費よりも高額です(治療費=病院で治療に実際にかかった費用+仕事ができないことによる損失)。
骨粗しょう症は年間150万人のアメリカ人男性の骨折の原因になっています。背骨の骨折が最も多く、年間70万人と言われています(骨粗しょう症財団National Osteoporosis Foundation調べ)。胸部より上の部分に脊椎骨折が起こると、胸腔へ障害が出ます。これによって呼吸時の肺容量が9%以上減少するため、高齢者では呼吸への障害が出てしまいます。
骨粗しょう症の患者は転んで尻餅をつく、車に乗っているときに激しく揺れる、体をねじるといった軽い衝撃で本人も気づかないうちに背骨の圧迫骨折を引き起こしてしまいます。正しく治療を受けなければ、数日~1週間程経ってから徐々に症状が出始めます。
症状は、腰が痛い、脇腹が痛いといったことから始まります。背骨のレントゲン写真にも、椎体がつぶれて薄くなる、背骨の弯曲がひどくなる、といった異常点が認められます。日常生活にも支障が出ます。布団から起き上がるのが辛い、痛くて体をねじることができない他、長距離長時間の歩行もできないです。使われないために骨の厚み、硬さが減少します。そのため他の部分の背骨でも骨折が起きやすくなります。肺の機能が低下してしまうために、肺の病気も増加することがあります。最終的には、死亡する危険性が23-43%も増加するのです。
脊椎圧迫骨折には4つの治療方法があります。
1.温存治療


十分に休息させ、消炎鎮痛薬を服用し、背中を保護する特殊な服を着ることで、背中の治癒を促し、背骨が自然に治るのを待つ方法です。しかしこの方法では、背骨は圧迫されつぶれたままで、背中の弯曲もそのままです。伸長が縮んだままで骨折前のようには戻りません。この方法の欠点は、患者の痛みが3-4か月続くことです。骨折が自然にくっつくまでの間、生活の質が低下したままです。そして治療の際に直面する最大の問題点は、骨折した部分が治る前に、知らず間に他の部分に新たな骨折ができることです。ちょうど、建物の真ん中の階が潰れて全体が斜めになって、他の階に余計に負荷がかかり、一か所に強い負荷がかかって他の階もそこに向かってつぶれてしまうようなものです。
2.手術による治療(Surgical Treatment)


手術前 手術後
手術による背骨の骨折治療では、金属製のプレートを使用し、つぶれた背骨をもとの形に戻します。この方法では、患者の背中の弯曲も改善します。最近まで長きにわたり使われてきた治療法です。つぶれた背骨を戻せる、神経への圧迫を解消して悪影響を防ぐ、といった利点があります。しかし、手術後皮膚や筋肉の痛みが強い、骨粗しょう症の患者では期待されるほど手術後の改善がない、持病によってはこの方法を適用できない可能性がある(Too Invasive and Poor Outcome in Osteoporotic Bone)といった欠点があります。
3.骨折部位にセメントを注入する方法

セメント注入前 ‐背中の弯曲 ‐12番目の椎体がつぶれている

セメント注入後 ‐背中の弯曲が改善 ‐つぶれた椎体が元の高さに戻っている
医療用に使われるセメントは工事に使われているものではありませんが、同じような性質を持っています。白色の粘り気のあるもので、時間が経過するにつれて硬く石のようになっていきます。この治療法では、つぶれた背骨にセメントを注入し、元の状態になるよう背骨を膨らませます。この治療法の利点は、切開する手術の必要がないこと、背中の痛みが早期に解消し普段通りの生活を送れるようになることです。欠点は、セメントが周囲に漏れ出して背骨同士を固めてしまい、つぶれた背骨を元に戻すことができなくなってしまうことです。
4.骨折部位にバルーンを挿入し、膨らませた後セメントを注入する方法



この治療法は、圧迫骨折した背骨の中に細い管を通してバルーンを挿入し、膨らませることで椎体の凹みを元に戻した後、バルーンを抜き空いた空間にセメントを注入することで、骨を固める方法です。この方法の利点は切開する必要がないことです。
 バルーンを用いた脊椎圧迫骨折整復術後の小さな傷
バルーンを用いた脊椎圧迫骨折整復術後の小さな傷
小さな針のカテーテルを刺し、膨らませる前のバルーンを挿入します。治療の結果、骨折による圧迫の痛みを軽減できます。金属プレートを用いた手術のように、背骨の固定をするようなものではありません。背骨の凹みを改善し、弯曲を矯正できます。セメントを注入するだけの治療法と違い、セメントが周囲に漏れ出す危険性は少ないです。
 バルーンを挿入しセメントを注入した一日後の患者の様子。患者は歩行可能で帰宅できる。
バルーンを挿入しセメントを注入した一日後の患者の様子。患者は歩行可能で帰宅できる。
この方法の利点は、患者の痛みを速やかに改善させられることです。患者によっては、術後わずか1日で日常生活に支障なく活動でき、じっと我慢して寝ていなければならない頃に比べ痛みがない状態になります。他の手術に比べできる傷も非常に小さく、出血量も少ないです。骨折した後は痛くて寝たきりになりましたが、回復が早いために手術後は早期に日常生活に戻れます。
この方法の欠点は、機器が高価で使い捨てバルーンを使用するため治療費が高額になることです。また、手術中ずっとX線透視装置(X線を用いて骨の様子をリアルタイムで観察できる装置)を使用しますが、この装置はすべての病院にあるわけではありません。専門の外科医がいる場所でしかこの治療法はできません。
新しい経皮的椎体形成術(New Technique in Kyphon Kyophoplasty)
患者の経過観察と経験から、この手法で脊椎の圧迫骨折の良い治療成績を修めるためには以下の条件が必要です。
1.X線透視装置を2台使います。以前行われていた1台使う方法に比べ、早く正確に手術を実施できます。

2.バルーンの内圧を測定する新しい機器を使います。バルーンの容積を数字で表示し、より正確に膨らませることができ、過剰に膨らませることを防止できます。

3.膨らませる前のバルーンは小さな点にしか見えませんが、椎体の中に正確に挿入して膨らませるとことで骨の凹みを改善させることができます。

4.セメント注入にも新しい機器を使用します。椎体の中に注入したセメントの容積を計測し、注入圧力を調節できます。

この方法が最も安全性が高いと言っても、すべての患者に適用するわけではありません。すべての患者に適用できる手法というものは存在しないのです。まず担当の医師と相談しましょう。そしてもし可能なら、骨の強さを維持し、骨粗しょう症を防ぐ方法を探しておく方が良いでしょう。
人工膝関節置換手術における コンピューター支援システムの有効活用
人工膝関節置換手術における コンピューター支援システムの有効活用
簡単なたとえ話をしましょう。新しい車にはカーナビが付いています。人工衛星からの情報をコンピューターが解析することで、目的地までどの道が正しいか、どの道が速いかを正確に知ることができます。紙の地図ではできなかったことです。
骨と人工関節装着の角度を正確に計算する際、コンピューターは強力な補助になります。コンピューターなしでは、医師が目視でこの処置を行うことはできません。コンピューターのおかげで、皮膚の傷を小さく、内部の組織の損傷を少なくできるのです。外科医が傷の小さい手法を実施できることで、麻酔時間を短縮でき、出血も少なくて済み、術後の痛みも減らすことができるのです。
簡単なたとえ話をしましょう。新しい車にはカーナビが付いています。人工衛星からの情報をコンピューターが解析することで、目的地までどの道が正しいか、どの道が速いかを正確に知ることができます。紙の地図ではできなかったことです。

整形外科医も同様に、人工膝関節置換や人工股関節、他の手術でもコンピューター支援システムを使います。この技術は、コンピューターを外科医の手技の補助として使うことで、より正確さを高める目的で進歩してきました。

コンピューター支援システムを用いた人工膝関節手術を行った患者の傷の外観。
手術を補助するコンピューター支援システムは以下のもので構成されています。
情報を表示する画面が付いたコンピューター本体
手術にあわせて設計されたプログラム
患者の関節から情報を収集しコンピューター本体に伝えるためのカメラ、または他の機器
手術に必要となる特殊な器具
人工関節置換手術の経験がある整形外科医

最初の手順は、患者の骨の情報をコンピューターシステムに取り込むことから始まります。長さや形まで本物そっくりの三次元画像で患者の膝関節の骨を再現します。専用の機器を患者の様々な部分に当てて情報を収集し、得られた情報からシステムのプログラムを用いて本物そっくりの画像を作り上げます。これにより、必要となる患者の情報すべてが得られます。外科医も骨の様子を細かく確認でき、動いたとき膝が曲がる角度、弯曲した膝の角度はどの程度か、変形性膝関節症により関節軟骨がどの程度手術で除かれるのか、手術で除去される予定の膝の関節軟骨の角度はどれくらいかといったことを事前に知ることができます。コンピューターシステムによって得られる情報と小さくなった手術の器具のおかげで、手術でできる傷を小さくし、正確さを高めることができるのです。
コンピューター支援システムによって得られる重要な利点は以下のようになります。
手術前の計画が立てやすくなる
手術中、膝の情報を随時確認できる
正確さが高められる
この手術法の欠点は、手術時間が10-20分程度長くなること、手術費用が高くなることです。標準的な人工関節置換手術に比べ良い手術成績を得られることが証明されています。もしより良い手術成績が得られないならば、コンピューター支援システムの需要が減りますし、膝の関節軟骨が正常な場合だけにしか使わない等、利用される手術も減るはずです。
将来コンピューター支援システム技術が進歩すると、ほぼ全ての手術で支援システムが使われ、人間の能力のみに頼らなくて済むようになるかもしれません。外科医の中にはこの方法を既に臨床現場で使い始めている医師もいます。一方、医師によってはまだ実際には使わず、治療に関する情報が十分集まるのを待っています。
いずれにせよ、この治療方法が適切かどうかは、患者の体重、日常生活における活動強度、年齢、持病の有無など様々な観点から検討し、担当する整形外科医が判断します。手術を受ける前に、担当の医師にこれらのことを十分相談してください。
情報提供して頂いたDePuy社に感謝します。

人工関節液
人工関節液
ヒアルロン酸(HA)は、人間の関節液に含まれる成分です。粘りがあり、弾力があります。歩いたり走ったりするとき、特に関節の骨に対して強い負荷や強い振動がかかることを防いでいます。それに加えて、膝を曲げたり伸ばしたりする際に、関節軟骨が強く擦れないようにする潤滑油として働きます。摩擦が減ることで関節の骨の表面が減少しにくくなり、軟骨の損傷も起きにくくなります。それに伴い関節の炎症、痛み、腫れ、赤み、熱感なども減少します。人の関節液はわずか1―2ccしかなく、年齢に伴い関節液は徐々に減少していきます。特に変形性膝関節症の患者では減少が顕著です。ほとんどの患者で関節液が非常に少なく、症状が進行している人ではほとんど液体がなく乾いてしまっているような場合もあります。このせいで、変形性膝関節症の患者では病気の進行がさらに早まります。わずか1年の間に、膝がはっきりと弯曲してくる患者もいます。
ヒアルロン酸(HA)は、人間の関節液に含まれる成分です。粘りがあり、弾力があります。歩いたり走ったりするとき、特に関節の骨に対して強い負荷や強い振動がかかることを防いでいます。それに加えて、膝を曲げたり伸ばしたりする際に、関節軟骨が強く擦れないようにする潤滑油として働きます。摩擦が減ることで関節の骨の表面が減少しにくくなり、軟骨の損傷も起きにくくなります。それに伴い関節の炎症、痛み、腫れ、赤み、熱感なども減少します。
人の関節液はわずか1―2ccしかなく、年齢に伴い関節液は徐々に減少していきます。特に変形性膝関節症の患者では減少が顕著です。ほとんどの患者で関節液が非常に少なく、症状が進行している人ではほとんど液体がなく乾いてしまっているような場合もあります。このせいで、変形性膝関節症の患者では病気の進行がさらに早まります。わずか1年の間に、膝がはっきりと弯曲してくる患者もいます。

多くの研究者が関節液の枯渇を抑える方法を探しています。なぜなら、関節液が減らなければ変形性関節症の進行を抑えられると確信しているからです。30年ほど前に人工関節液が開発されましたが、初めの頃は本当の関節液のような特徴を維持できませんでした。簡単な例をあげると、人工関節液を注射しても1,2週間後には関節内に何も残っていない状態でした。
しかし1997‐2004年頃、研究者の執念がついに自然の仕組みに勝利しました。自然界にあるもの、例えば鶏のとさか(Rooster Combs)や、細菌による発酵産物(Fermentation from Bacteria)を応用することで人工関節液の性質を改良し、より本物の関節液に近い性質になりました。そして北米やヨーロッパにおいて、最終段階にある変形性膝関節症患者の治療で普及し始め、腰の治療や足首の関節の治療でも使われるようになりました。人工関節液が治療で使えるようになってから、驚くほど人工関節置換手術を受ける患者数が激減しました。
海外では、人工関節液を使う事で3つの利点があると研究でわ分かりました。
膝の痛みを減らせる(decrease pain)
膝の可動域を増やすことができる(decrease stiffness)
Ⅰ-1年半程、人工関節置換手術を延期することができる(Postpone Knee Arthroplasty Surgery)

人工関節液注射は、膝関節内の空いている部分に直接注入します。皮膚表面に局所麻酔薬を使う事もあります。そうすることで注射時の痛みを感じなくすることができます。局所麻酔は専門の医師にお願いしましょう。1週間に1回の注射を治療の効果が十分になるまで続けます。通常は3-5週間です。海外では5回目まで注射を継続します。現在では内視鏡を用いる患者の治療においても使われ始めています。
人工関節液注射の欠点としては、関節液の成分に対するアレルギーがあります。注射した範囲に発疹が出ることがあります。他に注射のコストの問題があります。私が人工関節液治療を始めた3,4年前は、人工関節液を取り扱う会社が1社しかなく、価格も約2万バーツと非常に高価でした。しかし現在では、治療成績が良いため多数の会社が取り扱い始め、品質も向上しています。
しかし何より、人間が変形性膝関節症になることは自然なことです。病気を生じさせ炎症や痛みを促進する仕組みには様々な因子が関わっています。したがって人工関節液を注射することだけですべてを解決できるわけではありません。価格に見合った治療効果を得られるかどうか、病院で注射してもらう前によく考えなければいけません。

関節内注射の利点・欠点
関節内注射の利点・欠点
現在、整形外科でよく使用される関節内注射薬には2つのタイプがあります。一つはステロイドが含まれた消炎鎮痛剤であり、もう一つは最近になって整形外科領域でよく使われるようになってきた人工関節液というものです。

熱感があり腫れて痛い状態の変形性膝関節症を治療する方法はいくつかあります。患者が痛みを感じない方法から、少しずつ痛みが増す方法まであります。もちろん、必要でなければ医師も患者も痛みを伴う治療法を選びません。

変形性膝関節症 は人工関節の置換が最終手段 膝矯正手術による変形性膝関節症の治療 2011年、フランス
しかし、私たち整形外科医も時におかしなケースに出会います。患者によっては診察室に入って最初に発する言葉が「関節に注射してください」と言われることです。こういった患者は、過去に治療を受けたとき関節内注射をし、すぐに関節痛が治って仕事に復帰できた経験があるため、医師が何をアドバイスしても耳を貸さず、ただただ関節内注射を希望します。一方、いくら薬を内服しても関節の腫れや痛みが良くならず、かなり痛がっている患者でも、医師が何度か関節内注射を薦めたにもかかわらず、内服薬より注射のほうが危険、または注射を繰り返すと効かなくなってしまうと思い込んで、関節内注射を拒み続ける患者もいます。
変形性膝関節症における関節内注射の正しい知識が、今日しっかりと理解してもらえるようにこれから説明していきます。
現在、整形外科でよく使用される関節内注射薬には2つのタイプがあります。一つはステロイドが含まれた消炎鎮痛剤であり、もう一つは最近になって整形外科領域でよく使われるようになってきた人工関節液というものです。
消炎鎮痛剤の関節内注射法は、例えば、二週間以上消炎鎮痛剤を服用し続けて胃の痛みが出た患者や、消炎鎮痛剤の使用により腎臓へ負担がかかり、薬剤の排出が悪くなるなどの副作用が出始めた患者に適用されます。

消炎鎮痛剤を関節内に注射するメリットは、炎症が起きた場所に直接注射することで、早く痛みが治ることと、薬剤の効能が長いため、長期間継続的に消炎鎮痛剤を服用しなくて済むことです。毎日薬を服用しなくても膝が痛くなりません。また、病気になる前のように、うまく歩行できるよう膝を回復させるために、膝関節周辺の筋肉をリハビリで鍛えるときでも、患者は膝の痛みを感じません。
この関節内注射薬について、よく誤解されていることがたくさんあります。例えば、ステロイドが含まれているため関節に注射すると骨がうすくなってしまい危険だと思っている人がいます。しかし実際のところ、ステロイドが危険なのは間違った方法で使われるときだけです。例えば、他の鎮痛剤と混ぜて何の病気にも効く万能な薬として長期間使用をしたとき、急に体重が増加したり、重要なホルモンの体内合成の停止を引き起こしたりするときです。考えてみて下さい。もしステロイドが危険性のみを持っているのであれば、なぜ今でも医学界で使用されているのでしょうか。間違った使用方法では、どんな薬剤も副作用を引き起こす可能性があります。
関節内注射において、もう一つよく恐れられていることは、繰り返し注射を行うと効かなくなる危険性があるのではないか、ということです。整形外科医が一般的に使う 関節内注射薬は、注射される組織において2-3ヶ月の間効能を持ち続けます。よって同じ場所に同じ薬剤を複数回注射する必要はありません。薬がまだ効いている期間でも、膝の痛みが緩和されなければ、他の治療法を探さなければいけません。
関節内注射による治療にはデメリットもあります。まず分かりやすいのは、注射自体は危険ではないですが、痛いことです。危険があるとすれば、皮膚から膝関節まで穴を開けるため、皮膚表面の細菌が膝関節にまで感染する可能性があることです。したがって、関節内注射による治療は必要な患者にだけ行い、また経験がある医師だけが行うべきです。
次回は、北米とヨーロッパで人気があるもう一つのタイプの関節内注射薬、人工関節液についてお話します。米国では、使われ始めた最初の一年で、人工膝関節置換手術を受ける患者が半分まで減ったことから、非常に効果がある治療法です。

首から腕にかけての痛み 第1章
首から腕にかけての痛み 第1章
人が体を動かす時、筋肉の伸縮が起きることで骨が引っ張られ動いています。しかし長時間同じ姿勢のままでいる仕事、例えば、長時間パソコンに向かう仕事や長距離運転する仕事を行うと、首周りの筋肉が少しずつ炎症を引き起こします。本人が気づくのは、首や肩が慢性的に痛むようになってからです。寝違えた時のような症状で、首が痛むために十分首を回すことができません。人によっては古式マッサージに通い、固くなった筋肉をほぐそうとします。放っておくと、原因から解決されないために症状が徐々に悪化します。筋肉が動かない状態(筋機能不全)で、わずか1分間だけでも座って同じ姿勢でいる事ができなくなります。我慢できない痛みが生じ、場合によっては頭痛や目の疲れ、気持ち悪さそして偏頭痛を伴います。最終的には肩から腕まで痛み、肩や手がしびれ始めます。

自分で薬を買って使い続ける人もいますが、それではこの状態を改善させることはできません。鎮痛薬や抗炎症薬を長期間使う事で胃の病気や腎臓の病気が副作用として生じることがあります。
首の筋機能不全には3つの段階があります。
1.筋肉の炎症に限られている段階 肩が痛む、長時間パソコンに向かう作業ができない、熱があるときのようにだるい。この段階の患者はマッサージを頼ることが多いです。首の矯正は時間稼ぎにはなるかもしれませんが、本当の原因を治しているわけではありません。
2.首の骨が変質する段階 何年間にもわたり首周りが痛い。この段階になると、レントゲン写真で首の骨の関節部分にカルシウムの沈着が認められる場合があります。高齢になる前からカルシウム沈着が見られることは、この病気のサインです。カルシウム沈着が見られる関節は、筋肉が弱ったせいで過剰に負荷をかけられています。筋肉の代わりに骨が負荷を受けている状態です。関節のカルシウム沈着は徐々に大きくなり、関節の動きを邪魔し始めます。首を左右にねじった時に、右と左でまわせる範囲が異なります。
3.首の神経が圧迫される段階

骨の変性により頚部で神経の圧迫が見られるMRI画像。神経の前後両方にカルシウム沈着がある。
カルシウム沈着が進み、首の神経周囲の隙間が狭くなると、動脈の血流が悪化し神経に届く養分が減ります。これにより、患者は肩から腕にかけて痛みが出たり、腕や指先のしびれが生じたりします。腕の痛みは首の痛みの何倍もひどいものです。患者によっては、筋肉が引き裂かれているようだと言います。神経の細胞がこのままの状態にされていると、腕や肩の筋肉、さかのぼって首の筋肉までが萎縮し始めます。筋肉が萎縮すると腕や指先に力が入らなくなります。最終的には手術で治療しなければいけません。

骨の変性により頚部で神経の圧迫が見られるMRI画像。カルシウム沈着と椎間板物質によって神経が圧迫されている。

手術後の同じ患者のMRI画像。手術で神経を圧迫していた椎間板物質を除去し、人工椎間板物質に置換した。

人工椎間板置換術後の同じ患者のレントゲン写真。
現在我々が暮らす社会は大変忙しい社会です。特に若い世代の人々は自分の健康について省みる暇もありません。筋肉が十分健康でいられるだけの運動やトレーニングをする暇もなく、ただただ酷使しています。そして酷使することが筋肉トレーニングであると勘違いしています。今こそ、自分自身の体についてよく考えてみましょう。最後に運動したのはいつですか。スポーツをしたのはいつでしょう。最後に水泳したのはいつでしょうか。もし首の筋肉を十分に鍛えておかずに、長時間同じ姿勢で仕事を繰り返していたら、筋肉が弱り病気になり始めるのも時間の問題です。
首の痛みから解放されましょう
腰痛解消の最終手段としての手術 第3章
腰痛解消の最終手段としての手術 第3章
腰のレントゲンを撮ると、普通の人のように真っ直ぐにならない、弯曲した背骨が写ることがあります。長期にわたり腰痛に悩まされている人は、骨が曲がっているせいだと思い、免許の有無に関わらずカイロプラクター(Chiropractors)のもとで背骨の指圧や牽引をしてもらおうとします。背骨を元通りに真っ直ぐにしてもらおうとするのです。しかし、このような思い込みは脊椎疾患の治療において多くの間違いを生んでいる原因になっています。
方法2.「背中の痛みは、背骨が曲がったり真っ直ぐではないために引き起こされるのではない、と理解することです。」背中が慢性的に痛む患者の中には、背骨が曲がっているせいだと誤解する人がいます。病院へ行き、腰のレントゲンを撮ると、普通の人のように真っ直ぐにならない、弯曲した背骨が写ることがあります。長期にわたり腰痛に悩まされている人は、骨が曲がっているせいだと思い、免許の有無に関わらずカイロプラクター(Chiropractors)のもとで背骨の指圧や牽引をしてもらおうとします。背骨を元通りに真っ直ぐにしてもらおうとするのです。しかし、このような思い込みは脊椎疾患の治療において多くの間違いを生んでいる原因になっています。
そもそも、普通の人がレントゲンを撮っても、真っ直ぐな背骨が写るわけではないのです。
腰痛がない人でもレントゲン写真を見ると背骨が真っ直ぐではなく、弯曲してしまっている場合も多いです。このような場合、医師は正常範囲、単なるバリエーションと考えます。人の体内の器官はすべての人で全く同じではなく、病気でなくとも人それぞれ違いがあります。例えば、腕の長さは人によって異なります。鼻の大きさもそうです。これは病気ではありませんので、時間やお金をかけて矯正をしようとしても、背中の痛みを治すことができません。
また、様々な原因で背中が一時的に弯曲することがあります。例えば、腰あたりの背筋の炎症、休眠不足、両側の背筋のバランスが悪いこと、等があります。これらの原因を正しく治すことができれば、背中の弯曲は元通りになります。しかし、もし背骨の指圧や牽引で背骨が元通りに真っ直ぐになると思い込んでいるなら、考え直す必要があります。背骨の指圧や牽引は逆に椎間板周辺や脊椎に大きく振動を与えます。ひどい背中の痛みを感じていても、実際には背筋に少し炎症があるだけの場合があります。原因が椎間板のずれによるものかどうかもわからずに、病院に行って背中のレントゲンを撮ると、背中が曲がっていると結果が出ます。それを見て驚き、方法1で述べたように休みを取らずに、ファッション誌や健康雑誌の宣伝を信じてカイロプラクター(Chiropractors)に背骨の指圧や牽引をしてもらうと、逆に悪い結果を招きます。ずれた椎間板がさらにずれ、場合によっては椎間板が割れてしまうこともあります。椎間板が割れると、背中から足まで激痛が走り、我慢できなくなって最終的に割れた椎間板を摘出する手術をしてもらうことになります。

(一時的に弯曲した脊椎)(永久的に弯曲した脊椎)
医療の世界では、背中を指圧押したり牽引したりする方法は積極的治療(Aggressive Treatment)と呼ばれます。背中や膝の痛みの原因が何かはっきりわからない間は、この積極的治療を医師が薦めることはありません。誤解に基づく誤った治療は、回復よりも症状を悪化させる可能性が高いからです。レントゲン写真を数枚撮影するだけで背骨が弯曲していることを原因と誤解し、指圧や牽引を行えば、背中の痛みを治せると考えてしまうのは合理的ではありません。なぜなら、休息が不十分で背骨が弯曲した症例では、5-7日間安静にするだけで背骨が元通り真っ直ぐになるからです。
背骨が曲がってしまうもう一つの理由は、骨の成長に伴う異常です。この場合は、背骨の疾患としてきちんと治療しなければなりません。もし正しい治療をしないと、成長に伴いさらに強く弯曲していってしまいます。背骨の左右の成長点が不均等で背骨の節の高さが揃わず、背骨が体の軸から斜めになってしまいます。このような疾患は成長が早まる時期、主に子供の成長期に多く認められる疾患です。この疾患による背骨の弯曲は大きく、背中の筋肉が強張る傾向があります。左右に背中を動かしても、レントゲン撮影をしたらそのまま弯曲して写ります。多くの場合、患者の肩甲骨の高さが異なり、両側の肩甲骨に手を当ててみると高さの違いを感じられるほどです。
自分の子供がこの病気かどうかを確認するのは簡単です。服を脱いだ後、子供に前かがみになり手を足の指に付けるよう指示します。子供の後ろから見て、肩甲骨付近の高さが左右で同じかどうかを確認します(下の図のように)。もし左右で差があるなら、この背骨の病気の可能性があります。急いで医師に相談しましょう。早いうちに治療を開始しなければ間に合いません。そのまま放っておいて身長の伸びが止まってしまうと、もう治療は手遅れとなり得ます。

面白いことに、近年の研究結果からは、この背骨の病気を治療する場合、指圧や牽引、背骨矯正の服も背骨を真っ直ぐに戻すには効果がないことが分かっています。時間と費用を浪費し、学校に行くときに毎日きついプラスチックの矯正をつけさせてかわいそうな思いをさせるだけです。
この背骨の病気では、強い背中の痛みが生じないこともわかっています。背中がきれいに見えない、身長が高くならないだけです。腰痛の患者の多くは背骨が弯曲し、ちゃんとした背骨に生んでくれなかったと父母を責めます。しかし、考え方を改めるべきです。残された時間を正しい治療に使いましょう。背中が痛い原因を正しく把握し、正しい治療法を選択して、手術以外に選択肢がなくなるほどひどくなる前に治しましょう。繰り返しになりますが、手術は腰痛治療の最終手段です。

腰痛解消の最終手段としての手術 第2章
腰痛解消の最終手段としての手術 第2章
最近の報告では、初めて椎間板がずれて神経線維を圧迫し、腰から足まで痛みが出た患者では、痛みを感じてから5-14日の間、横になってあまり身体を動かさないだけで治るとされています。体を大きく動かさないことで、椎間板が元に戻ることがあります。椎間板がもっとずれて神経線維を圧迫したり、椎間板が欠けるために引き起こされる症状の悪化がなければ、手術をしなくても95%は完治できます。

腰痛解消のために手術をしなくて済む12の方法
背中だけではなく足まで痛みが出る原因は、神経線維が椎間板またはささくれによって圧迫されるせいです。多くの人が最終手段として手術を受けざるを得なくなるのは、医師の色々なアドバイスを正しく実践できなかったためです。
これから紹介する12の方法は、ひどい背中の痛みを患っている人が手術を受けなくても完治できるのに役に立つものです。手術を避ける12の方法は、痛みの少ない人から、歩けない程の背中の痛みで、足のしびれや筋肉の萎縮が起きている患者にまで適応できます。最終的に手術せざるを得ない状態になった腰痛患者のデータを集め解析した結果、患者自身の間違った習慣によって症状の悪化を加速していることが分かりました。
12の方法は以下の通りです。
1.もし医者に休息をとるように言われたら、必ず休むこと。
現代の勤勉な人はちょっとした病気になっただけではあまり休暇を取らず、仕事の方を優先してしまいます。医師が休むようにと忠告してもあまり耳に入りません。しかし、ひどい背中の痛みが出た場合は、このような今までの考え方で同じ生活を送ってはいけません。
最近の報告では、初めて椎間板がずれて神経線維を圧迫し、腰から足まで痛みが出た患者では、痛みを感じてから5-14日の間、横になってあまり身体を動かさないだけで治るとされています。体を大きく動かさないことで、椎間板が元に戻ることがあります。椎間板がもっとずれて神経線維を圧迫したり、椎間板が欠けるために引き起こされる症状の悪化がなければ、手術をしなくても95%は完治できます。しかし、もし椎間板がずれたばかりの時期にちゃんと休まなければ、その後ひどい腰痛になる回数が増え、手術を受けなくても治る確率は下がり続けます。大変残念なことに、人によっては、自分の背中より仕事を心配したり、上司や同僚に遠慮したりするために、手術をしなくても治る確率は60%にまで下がってしまいます。

一方、もし背中の手術を受けなければならない場合、術後の回復に一ヶ月以上仕事を休まなければなりません。もし、最初に休むようにと医師に言われ、そのとき休暇を取っていれば、少々時間がかかっても、手術をせずに済んだかもしれません。
手術をしなくても、1-2週間横になるだけで、椎間板のずれによる神経線維の圧迫で生じる腰痛を95%完治できるのはなぜでしょうか。椎間板がずれて神経線維を圧迫し始めた頃、患者が座ったり、立ったり、歩いたりすることで、患者の体重が常に脊椎を押す状態になります。これにより椎間板にも常に圧力が加わり、横になる姿勢と比べて椎間板が縮小して元に戻ったり、炎症による腫れが治まる機会が少なくなってしまいます。
その結果、椎間板がずれてから2週間が経つと、ずっと腫れて炎症を続けていた椎間板は、永久的に神経線維を圧迫してしまいます。神経線維が広範囲に長時間圧迫されることで血流が悪くなってしまいます。周辺の神経線維まで栄養が運ばれなくなり、神経細胞がどんどん死んでいき、患者に重篤な症状が表れます。より広い範囲の足のしびれ、足に力が入らなくなって階段の上り下りができなくなる等があります。この段階になると、担当の医師は椎間板摘出手術を薦めることが多いです。なぜなら、そのまま更に放置すると、神経が元の状態に回復する可能性がさらに少なくなってしまうからです。また、手術をしても回復しないこともあります。
このように手遅れになる前に、もし医師に背中の痛みの治療として、仕事を休んで休息してほしいと言われたら、必ず休みましょう。

腰痛解消の最終手段としての手術 第1章
腰痛解消の最終手段としての手術 第1章
腰痛を防ぎ、脊椎の病気から脊髄の神経にまで悪影響を与えないようにするためには、12の方法が必要とされています。腰痛患者のデータを集め解析した結果、他に方法がなく手術せざるを得ない状況に追い込まれないためには、12の方法があることが分かりました。しかし、医学的知識のない友人を信じ、医師の勧める通りに実施しない等、正しく実施できないと意味がありません。


統計的に、子供から老人まですべての人は少なくとも一生に一度、強い腰の痛みを体験します。しかし、その一度がとても重要です。最初の一回目から正しく治療しないと慢性的な腰痛となり、症状も悪化します。薬での治療で治せないほどになると、手術しなければなりません。
強い腰痛が生じたときには特徴があります。体が固くなり、背中がこわばり、歩けない、長く立っていられない、無意識に少し体をひねったり前かがみになるだけでチクッとした痛みが走ったり、強い痛みが出ることがあります。ロボットのように体をこわばらせないと歩けない、足に筋肉がちぎられるような鋭い痛みが走ったり、太ももやふくらはぎがしびれたりすることがあります。
我々ヒトの背骨は帆船のマストに似ています。マストから両側にロープが張られているように、ヒトでは筋肉が背骨の両側についています。異常の多くは筋肉の炎症から始まります。背中の内部の筋肉、特に背骨を支える役割を果たす筋肉(傍脊柱筋群、Paraspinal Muscles)は背中の両側にあり、非常に重要な働きをします。この筋肉は脊椎のすぐ横に存在し、負荷がかかった時に椎間板が飛び出すことを防いでいます。しかし一部の人はこの筋肉をあまり意識せず、日頃から鍛えることはありません。この傍脊柱筋群が弱った時に、重いものをかがんで持つ、咳をする、大きなくしゃみをするといったことで脊椎へ過度の負荷がかかると、筋群が断裂し、強い炎症が起きます。負荷が非常に強い場合は、椎間板を押し出し脊髄の神経線維を圧迫するようになり、神経の炎症まで引き起こします。
神経から引き起こされ、足にまで至る背中の痛みと筋肉の炎症のみからくる背中の痛みを比較すると、以下のような違いがあります。
痛みは背中だけでなく尾てい骨や太もも、ふくらはぎまで到達します。
痛みは片側だけで、側が変化することはなく、右側が痛ければ右側だけがずっと痛みます。
しびれるタイプは2種類あり、感覚が敏感になるタイプ(知覚過敏、Hypersensitive Feeling)と長時間正座して足がしびれるようなタイプ(知覚鈍化、Hyposensitive Feeling)があります。

皮膚も同様で、皮膚が厚くなったように感じ、針が刺さっても痛く感じにくくなり、局所的なしびれが出ます。足全体ではなく、太ももの一部がライムくらいの大きさだけしびれ、悪化していくとその範囲が拡大していきます。
足の筋肉に力が入らずびっこを引いたり、膝や足首が脱力して、段差につまづきやすくなり転んでしまうことが増えます。よく観察すると片側だけ筋肉が衰え、もう片側より細く小さくなっていることもあります。こうなっている患者ではすでに慢性的な病気の状態で、脊髄の神経細胞はすでに多大な損傷を受けています。脊髄への神経伝達や筋肉への伝達が弱まり、長時間立つと筋肉の伸縮ができなくなり、筋肉が動かず、筋線維の萎縮を招きます。
最終段階では脊髄が制御している自律神経が侵され、排尿排便ができなくなる、汗の量が減少するなどの症状が現れます。この状態になると、治療しても元の状態に戻る可能性は非常に低くなります。
腰痛を防ぎ、脊椎の病気から脊髄の神経にまで悪影響を与えないようにするためには、12の方法が重要です。腰痛患者のデータを集め解析した結果、他に方法がなく手術せざるを得ない状況に追い込まれないためには、12の方法があることが分かりました。しかし、医学的知識のない友人を信じ、医師の勧める通りに実施しない等、正しく実施できないと意味がありません。
それでは、この12の方法について一つずつ説明していきます。手術は腰痛解消の最終手段です。

あなたの膝は大丈夫ですか?6 歩けない
あなたの膝は大丈夫ですか?6 歩けない

コンピューター支援技術を用いた人工膝関節置換手術のデモンストレーション
- 今まで述べていた変形性膝関節症(1-5段階)は罹った人の生活の質を段々落としていきます。長距離を歩くことに自信が無くなります。子供や孫が夕食に誘っても、好きじゃないとか、外食は高いとか、美味しくないとか、人が多いなどと言い訳をしますが、実は膝が痛くなることを恐れていることもあるのです。また、子供や孫にトイレを探してもらわないといけないため、負担をかけたくないと思うからです。50代前半で症状が出る、若年性変形性膝関節症の人はなお更です。体のほかの部分はまだ丈夫ですが、膝だけはとても衰えてしまって、最終段階である6段階になります。この段階は体重をかけて歩くことができない(unable on weight walking) レベルと呼ばれています。

変形性膝関節症になる原因 歩けないほどの最終段階の変形性膝関節症になる原因は2つあります。一つ目の原因は一般の人や医学者がよく知っている膝関節の炎症です。炎症によって体重をかける度に、歩きたくなくなる程とても膝が痛くなります。二つ目の原因は前者より重要な原因です。頚骨高位骨切り術や人工膝関節置換手術の治療を受けて、膝関節の炎症や痛みを完治できても、二つ目の原因を治さなければ、手術の成果を100%引き出すことができません。この二つ目の原因は、本人が気づかないうちに、膝周囲の筋肉が弱っている状態です。

変形性膝関節症になった膝は、階段を登るときの痛みのほか、膝に力が入らず階段を登るときに体を支えることができないと感じます。実際、筋肉の減少は変形性膝関節症になり始めた頃から見られます。医学的な研究で、筋肉の弱まりは変形性膝関節症の主な原因である可能性が示唆されています。また、膝周辺の筋肉が十分でない変形性膝関節症の患者は、筋肉が丈夫な患者に比べ、数倍最終段階の変形性膝関節症になりやすいことも分かってきました。
最終段階の変形性膝関節症になると、患者は歩けなくなり、また長時間動こうとしません。これによって、腰あたりに床ずれができます。この傷はなかなか治らず、骨まで達する可能性があります。さらに、歩けなくなることで呼吸器系の感染症にかかりやすくなります。運動量が減ることで肺の容量が減少します。悪い空気を肺から出しにくくなり、肺に菌が滞りやすくなります。
最終段階の変形性膝関節症になると、人工関節置換手術を早急に受ける必要があります。また、手術後に年齢に合った日常生活を送るために、患者が十分な筋肉を取り戻すようにリハビリを促進します。
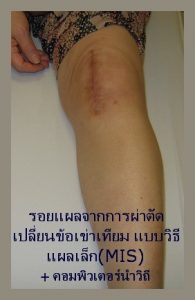
最小侵襲手術(MIS)での人工膝関節置換手術後の傷+コンピューター誘導支援
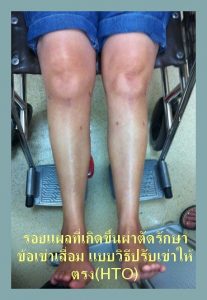
頚骨高位骨切り手術(HTO)後の傷
あなたの膝はこの段階の変形性膝関節症までなってしまいましたか。もしまだなら、このような状態になる前に早く治療を始めましょう。

あなたの膝は大丈夫ですか?5
あなたの膝は大丈夫ですか?5
今までのお話から、関節症患者にみられる症状を復習してみましょう。
- 膝、膝関節周辺の疲れ
- 膝関節の痛み、腫れ、赤み、熱感
- 膝の曲げ伸ばしが十分できない
- ロボットのように体を揺すって歩く

病気の症状 1.だるい 2.痛み、腫れ、赤み 3.膝を十分曲げられない 4.体を揺すって歩く
もしさらに詳しい症状を確認したかったら、1ページずつ戻って確認してみましょう。しかし本日お話しする内容は、第5段階、非常に重要な段階です。この段階の患者は手術による治療が必要になるかもしれないからです。現在良好な治療成績を残している方法は2つしかありません。一つ目は足を真っ直ぐにするために脛の骨の上部を切る方法(脛骨高位骨切り術、High Tibial Osteotomy)、二つ目は人工関節への置換(人工膝関節置換術、Total Knee Replacement)です。

地方へ旅行に出かけると、その地域の人々の暮らしを体験してみたくなると言う人がいます。日が昇る前からある場所へ行くと、その地域の人々の暮らしのほぼすべてを知ることができます。その場所とは、早朝の生鮮市場です。市場ではたくさんの地元の人々を見かけます。学校に行く前の子供がお昼のお弁当を買っていたり、お坊さんが長い行列を作って托鉢に出かけていたり、病気を持つ人が喫茶店で集まって話していたり、太極拳をしていたりします。全体を見回すと皆元気そうで活気づいて見えます。膝の曲がった高齢者を見かけても、市場まで歩いてきて機敏に動き、膝が痛そうな様子を見せないために私は変だなあと感じることがあります。
この状態は、変形性膝関節症の第5段階です。患者の症状が悪化し最終段階になりかかっています。真っ直ぐだった膝が曲がり始め、弓のような形になります。まっすぐ立った状態で、小さい子供が足の間を楽々潜り抜けられるほどに膝が弯曲する人もいます。

なぜ膝が弯曲するのでしょうか。その理由を説明します。人が立っているとき、体重は膝関節の内側にかかっています。関節軟骨の密度が減少すると、体重によって関節内側の軟骨が外側よりも先に負担を受け、潰されていきます。膝が徐々に弯曲し、曲がれば曲がるほど足の長さが短くなっていきます。そのせいでよたよたした歩き方になり、ますます歩きにくくなります。
膝が元通り真っ直ぐになることを期待して、またはそれ以上弯曲が進行しないようにと膝のサポーターを使う人がいます。しかし、これだけは知っておいてください。サポーターは意味がありません。膝をサポーターで締めておけば締めておくほど、膝の弯曲が早まります。膝のサポーターは膝関節を締めてぐらつきを小さくし、太腿の筋肉への負荷を小さくしてしまいます。最初の頃は痛みが小さくなり長時間歩けるようになるため、膝が元通りになったように感じ、鎮痛剤も飲まなくても平気になるために、膝サポーターは良いものだと思うでしょう。しかしサポーターを外して歩くと、膝の痛みは何倍にもなって戻ってきます。膝のサポーターをつけていた方の太ももの筋肉が減少していることに気が付き驚くことでしょう。

膝周辺の筋肉は、変形性膝関節症において非常に重要です。日常活動で筋肉により体重によって骨にかかる力が分散します。膝周囲の筋肉は、たくさんある小さな靭帯への負担を分散し、炎症や小さな断裂を引き起こさないように支えています。しかし、毎日サポーターを使うと筋肉が使われないために衰えていき、負荷に耐えられなくなっていきます。筋肉が衰えても膝サポーターがあれば支障が出ないためです。そしてサポーターに依存するようになってしまいます。出かけるときにサポーターがないと、長時間歩く自信がなく、早く家に帰らなくてはならなくなります。
膝がとても弯曲しているのに痛みがない患者は、場合によっては治療の必要がないかもしれません。見た目が悪いことを除けば、長距離を歩ける患者もいます。したがって膝が弯曲していることだけでは手術を選択する理由とはなりません。初めにお話しした田舎に住む人の例を思い出してみてください。膝が曲がっていても生活に支障のない人もいます。しかし痛みが伴う場合は、他の膝が曲がっていない人たちに比べると歩く際に余計な力が必要となるため痛みの度合いがひどいです。膝関節の軟骨へかかる負担が大きく、動く際の摩擦を減らす軟骨がないために必要とされる筋力が多くなります。そのため歩くたびに炎症が引き起こされ、長距離歩くことができなくなります。こうなってしまうと、普通の方法では治療ができない状態です。急いで手術による治療を始めましょう。初めにご紹介した二つの方法、一つ目は足を真っ直ぐにするために脛の骨の上部を切る方法(脛骨高位骨切り術、High Tibial Osteotomy)、二つ目は人工関節への置換(人工膝関節置換術、Total Knee Replacement)です(二つの手術法の詳細はこのウェブサイトからご覧いただけます。)。
次回は最終段階、膝が悪くなり歩けなくなる段階についてです。それではまた次回お会いしましょう。

あなたの膝は大丈夫ですか?4
あなたの膝は大丈夫ですか?4
第4段階では体を左右に揺すりながら歩く症状が見られます。変形性関節症の患者は膝を曲げるととても膝が痛くなるため、歩くときは膝を曲げずに、代わりに膝をまっすぐにし、お尻を上げたり、体を前傾したりして、歩く間に足が床に付かないように歩こうとします。このような姿勢を長く続けると膝関節周辺の組織が慣れてきて前のように膝が大きく曲がらなくなり、膝がうまく曲がらなくなります。これらは第4段階の症状、体を左右に揺すりながらの歩行、そして最終的に歩くのに杖を使わないといけなくなる原因になります。
この段階の変形性膝関節症の患者は、歩くときに膝を曲げません なぜなら曲げれば曲げるほど痛くなるからです。膝を曲げない代わりに、お尻を上げて膝が痛くないようにして体を前進させます。最初は歩く姿勢が変わったと気づかないかもしれません。人によっては長距離歩くと前より疲れやすいと感じます。これが長く続くと、昔のロボットのような、硬い歩き方で体を左右に揺すりながら歩く姿勢がはっきりしてきます。
昔のロボットと比較しないといけないのは近代のロボットが進歩して、膝がよい状態の人のように歩行し、比較できないからです。ASIMOというロボットを見てみると、普通の人の歩き方ととても似ていて違和感がありません。ASIMOはこの段階の膝患者と違い、歩くときに膝と足首が曲がってまっすぐ歩行できます。特に最近このロボットは改善され、走れるようになりました。最近のロボットの歩き方のほうが、第4段階の変形性膝関節症患者より自然な状態に見えるようになりました。
近い将来、私たちはロボットと陸上世界選手の100メートル走を見れるかもしれません。どちらにしても最終的にロボットが勝つと思います。なぜなら人類の膝は長く使うと劣化してしまうからです。ロボットの関節は劣化すると新品にすぐ交換でき、前と同じ、または前より良くなります。しかし、劣化して最終段階を迎えた人間の膝は、人工関節に変えることができても、前の自分の膝に適いません。私たちは膝関節を交換できても、時間と共に体のほかの部分や精神が衰えていきます。
人間の膝に話を戻します。膝関節患者の左右に揺すりながらの歩行が酷くなると、より歩きやすいように、杖に頼らないといけない場合があります。しかし、自分で杖を購入したり、または間違った杖の使い方をしたり、杖の使う側を間違えたりすると、変形性膝関節症の起きた膝をさらに圧迫することがあり、結果として、さらに関節を悪くすることになります。
詳しく説明して行きましょう。患者は問題がある膝と同じ側に杖を持ちがちです。そのため、気づかないうちに体がもっと斜めになって歩いてしまいます。そして正しく体重をかけられないために、全体重が杖の持つ側の腕にかかってしまい、腕と手首がとても痛くなります。
正しい杖の持ち方は、膝が痛くない側の手で持ちます。例えば、右膝が痛い人だと、右に足を踏み出すときは、左手の杖を右足と同じラインまで前に出します。これで変形性膝関節症の右の膝にかかる体重を杖に分散させることができます。
タイの映画で、主人公が足を怪我し杖を使いながら歩くシーンがありますが、彼らは正しい医療知識に反して、間違った側で杖を使うことが多いです。しかし、私たちの実生活ではそのような間違った膝のケアをしてはいけません。膝への細かい配慮をすることで、良い膝をより長く使うことができるようになります。

あなたの膝は大丈夫ですか?3
あなたの膝は大丈夫ですか?3
この段階の症状が進むと、変形性膝関節症の患者の多くは屈んだ時に座れなくなります。90度以上膝を曲げるとひどい膝の痛みが生じます。特に田舎に住んでいる人は地面に座って食事することが多く、正座や胡坐など座り方に関わらず、以前のように長時間座っていることができなくなります。

海外における人口膝関節置換手術の様子
第3段階 この段階では、膝を曲げきれなくなります。伸ばしきることも難しくなります。
この段階の症状が進むと、変形性膝関節症の患者の多くは屈んだ時に座れなくなります。90度以上膝を曲げるとひどい膝の痛みが生じます。特に田舎に住んでいる人は地面に座って食事することが多く大変です。正座や胡坐など座り方に関わらず、以前のように長時間座っていることができなくなります。場合によっては食事を終えていないにもかかわらず、膝の痛みを緩和するために屈伸しなければいけなくなります。お寺に功徳を積みに出かけ、正座で長時間座っていることもできません。膝が痛むために、「お経が長いなぁ」と心の中で文句を言ってしまう人もいます。
一方、都会の高齢者は、田舎に住む人たちに比べると自分の変化に気づくのが遅いです。田舎の人たちと違った日常生活の仕方を長く続けているためです。都会の患者が膝の症状に気づいた時点で、すでに第4、第5段階まで進行していることも少なくありません。

高齢者が長時間移動するとき、洋式のトイレを探しておかなければなりません。タイ式の長時間屈むタイプのトイレは、膝を曲げた姿勢が辛いので使えません。トイレの問題は、子供や孫に田舎への旅行を誘われても一緒に行けない原因になることもあります。子供や孫世代の人々はこのことを知っておいてください。しつこく誘わないようにしましょう。お年寄りは本当のことを言うのが恥ずかしいものです。この問題は容易に解決できます。折り畳み式の三脚便座を探して購入しましょう。医療関連の機器を販売しているお店で売っています。このタイプの三脚便座は公衆トイレにかぶせて使う事ができ、快適に用を足すことができます。しかし床が濡れているトイレでは滑る可能性があり、ぶつけてあざができることもあります。注意して使いましょう。



高齢者と一緒に住んでいる家庭では、トイレのリフォームをしなければいけません。屈んで使うタイプのトイレから、快適に座ることのできる洋式タイプにしましょう。そして洋式タイプにしたら、さらに使いやすくしましょう。便座の横に手すりを設け、体を支えやすくします。高齢者は長時間座った後、足が麻痺しやすいからです。これは、血流が悪くなり足に十分な酸素が届かず、立ち上がるとき足に力が入りにくいために起こります。場合によってはよろついて転んでしまいます。転倒により、腰の骨の骨折、背骨の圧迫骨折など、さらに大きな問題を引き起こし得ます。立ち上がるときに掴まる手すりがあるだけで、骨折などの危険性を大幅に減らすことができます。
手すりを設置する位置も重要です。自宅の高齢者にとってどの高さが使いやすいか、腕を伸ばしてつかみやすいかどうかを確認しましょう。それほど難しくないので自分でできます。病院に立ち寄れば、正しい見本を確認できます。
高齢者でも、絶対に変形性膝関節症になっていない方が一人います。多くの方が目にしたことのある、有名な高僧ルアンポークンの写真を思い出してみてください。屈んでたばこを吸っている写真です。かの高僧は高齢ですが、膝はまだまだ丈夫で良い状態にあります。膝を完全に曲げることができ、膝の痛みもなく症状も出ていないです。
したがって、高齢になっても長時間屈んで座っていられるようになりたければ、今日から膝の関節をケアし始めましょう。
膝の痛みから解放されましょう
ソムサック ラオワッタナー医師
整形外科専門医

あなたの膝は大丈夫ですか?2
あなたの膝は大丈夫ですか?2
第2段階では、膝関節の痛み、腫れ、発赤、熱感を生じます。痛みははじめわずかなものです。患者が偶然、通常より膝をよく使う動作、例えば、長距離の歩行、長距離の車移動、転ばない程度の躓き、家の庭やゴルフ場などの凸凹路地での歩行、などを行うと、翌日に関節の腫れと痛みを感じます。関節周辺の皮膚を触ると温かく感じられます。また、明るいところに立って両足の皮膚色を比較すると、痛みがある足のほうが明らかに赤くなっていることが分かります。

高齢の女性でまだ元気がある人はデパートでぶらぶらすることが好きですが、時々足に痛みを感じたり、治ったりして、本人が気になって外出に不便を感じます。海外旅行が好きなお年寄りも、旅行先の場所ごとに長距離歩かないといけないため、帰国するたびに関節の痛みが付きまといます。


例えば、中国に旅行すると仮定します。皆さんの旅行日程には万里の長城が絶対組み込まれていると思います。特にお年寄りですが、お友達が歩けているのを見ると、自分もどこまでも付いていこうとします。しかし、万里の長城は、行ったことがある人にはわかりますが、階段一段一段はとても広く、またよじ登らないといけない程の高さの階段もあります。そして、櫓と櫓の間もかなり歩く距離があります。タイに帰国してくると、翌日に膝関節が腫れて痛みが増します。体重をかけての歩行も難しくなり、車椅子を使わなければならなくなります。整形外科の医師に診てもらうと、変形性関節症になっていたという嫌なニュースを告げられる可能性があります。
関節病の患者がよくやる間違った行為 膝の炎症が起きて痛みを感じると、膝や足首を温める人がいます。この行為はさらなる膝の炎症を起こします。膝で生じた炎症により、関節周辺の皮膚が赤く腫れ皮膚が熱くなっています。膝を温めることや、マッサージをすることは関節の痛みをより酷くさせ、ひどい場合は歩けない程になってしまします。従って、痛みを感じたら、関節周辺の溜まった熱と炎症を下げるために冷たい物で冷やすべきです。たくさん運動した後、筋肉が緊張し筋肉内の酸素が少ない状態では、反対に温めることが有効です。
膝の関節が痛む病気において、変形性膝関節症と勘違いしやすい病気に痛風があります。痛風は変形性膝関節症に非常によく似た症状が出ますが、もっと重篤で進行が速いです。膝の関節に非常に強い痛みが生じ腫れます。特徴的なのが膝関節あたりの皮膚がとても熱くなることです。その結果、患者は痛くて寝付けない、歩けないといった症状に悩まされます。痛風の原因は高たんぱくの食事(鶏肉、内臓、豆、植物の芽、アルコール)です。こういったものをたくさん食べると消化の過程で尿酸ができます。人によっては代謝の異常により尿酸の化合物が作られ、いろいろな関節に溜まっていきます。新しい靴を履いて歩きにくかったりするような、些細なことが引き金となって、すぐに膝の痛みを引き起こすようになります。
この段階にある変形性膝関節症を治療するには、早期に炎症を抑えること、休息させること、長時間歩かないようにすることです。医師の診察を受けると痛み止めを処方されるとともに、変形性膝関節症に関するアドバイスを受けられるかもしれません。
膝の痛みから解放されましょう
ソムサック ラオワッタナー医師
整形外科専門医

あなたの膝は大丈夫ですか?1
あなたの膝は大丈夫ですか?1
変形性膝関節症は、膝関節の軟骨表面が不整になって弱くなり、関節の形が崩れる病気です。レントゲン写真で骨の突起ができていることがはっきりと確認できます。膝の病気は60歳以上の高齢者がなる病気と思い込んでいる人もいますが、この考えはもう古いものになっています。太ももの筋肉が十分あり、膝の関節にかかる負担が少なかった頃は正しかったかもしれませんが、生活様式が変わった現在では、正しいとは言えないでしょう。
比較的若い年齢でも、膝の病気を持つ人が増加してきています。もちろん、高齢になればなるほど膝の病気になるリスクは高まります。しかし、きちんと注意していなければ、知らないうちに膝の病気になってしまう可能性があります。
変形性膝関節症は症状の程度により6段階に分けられます。
第一段階 この段階は、本当の意味での変形性膝関節症ではありません。膝関節の表面に異常はなく、関節軟骨の変化もありません。変形性膝関節症と呼ばれるのは、関節軟骨の表面が不整となってからです。
しかしこの段階が最も重要です。なぜなら、この段階で診察し治療し始めることで、変形性膝関節症に至らずに済むからです。この段階での症状は、ふくらはぎ、太腿のだるさです。熱があるときにだるく感じることがありますが、その場合は痛くなるほどではなく、普通に歩くことができます。夜になると足のだるさが現れ、気になって寝付けません。結婚している人では、夫(または妻)に足をマッサージしてほしいと思うでしょう。大きくなった子供がいれば、毎晩のように足をマッサージしてもらいたくなります。症状は運動の強度に関係しません。たとえば、あまりたくさん歩いておらず、一日中座っているだけでも足がだるくなる人もいます。
このような最初の症状が出ている人のなかには、運動があまり好きではない人、日常的にスポーツをしない人もいます。エアロビクスやヨガなど、流行している運動を時々行う人でも、太腿の準備運動が足りなかったり、運動強度が足りなかったりすることで、筋肉の耐久性や強度が徐々に減少していきます。それに加えて、太腿やふくらはぎの筋肉は、膝を曲げて座ったままでいるなど、同じ動きを繰り返さなければいけません。その結果、筋肉の内側で小さな炎症を引き起こすことがあります。夕方になり炎症がいたるところで起きた状態になると、足がだるくなってきます。このせいで、夜だけ症状が現れるのです。寝ている間筋肉が休められ、朝起きると症状が良くなっています。古式マッサージに夢中になる人もいます。少し長くデパートで歩くだけで、帰宅後足がとてもだるくなります。
筋肉の減少が原因である足のだるさの特徴として、両足同時に症状が現れます。特に両足で症状の出る場所が同じです。人によっては整形外科の医師に診てもらって炎症を抑える薬を服用すると良くなりますが、2-3週間経って薬が切れてくると、まただるい症状が現われて完治しません。これは薬を飲むことが原因から治す方法ではないためです。原因は膝をサポートする筋肉が不十分なことにあります。そのため長期間膝を曲げて座ったりすると、また足がだるくなります。
筋肉がさらに弱ると、階段を昇り降りするときに他人が聞こえるほど膝が大きく鳴ります。なぜなら動くのにより多くの筋力を使う必要が生じているからです。また靭帯の緊張がより大きくなります。よって、動く時に靭帯と足の筋肉が擦れ、より大きい音が生じます。自転車、長時間の歩行、エアロビクスダンスなど、頻繁に関節を使う動きをすると、膝関節の表面に傷が入りはじめて、関節の炎症が起こります。そして第二段階の症状を引き起こします。
このように、最初の症状は若い人でも起こり得ます。よって、油断せずに今から筋肉をもっと大切にしましょう。
(注釈:関節をサポートする筋肉の正しいストレッチ法は、VCD膝の痛みから解放されましょう、変形性膝関節症編をご覧ください。)
膝の痛みから解放されましょう
ソムサック ラオワッタナー医師
整形外科専門医

子供のO脚(またはO膝)とX脚(X膝) の治療 第2章
子供のO脚(またはO膝)とX脚(X膝) の治療 第2章
最近、O脚治療に対する新しい革新的な考え方があります。 患者は、患者の特定のニーズに合わせて特別に設計された靴を履くことができるため、脚/膝の構造に変化をもたらすことができます。 患者固有のインソールを備えたカスタムメイドの靴は、水平面の構造と、脚の角度と長さを調整できます。 幸いなことに、子供が歩けるようになるとすぐにその子供に合わせてインソールを作ることができます。 さらに、それは高齢の患者にも効果的であり、歩行をサポートすることができます。

治療法
膝装具:装具の目的は、歩行によって体重がかかったときに、足に圧力がかかり、膝が曲がるようにすることです。 優れた素材と3Dプリントテクノロジーの新しい開発により、装具をカスタマイズして、子供の膝の構造にすばやく適応できるようになりました。 弾力性が高く、脚の衝撃、圧力に合わせて調整することもできます。 膝を希望の形状に設定します。 装具は、子供が立っているときや歩いているときにのみ着用する必要があります。 いつも着用する必要はなく、寝るときに脱ぐ必要もありません。

変形性膝関節を持つ高齢の患者は、O脚またはX脚の問題も抱えている可能性があるため、手術を快適に感じるとは限りません。 これらの状況では、膝装具はその状態を緩和できます。 装具は、衝撃力と膝の痛みを軽減することにより、膝を支えるのに役立ちます。 また、患者が再び適切に歩くのに役立ちます。 欠点は、特に輸入品の場合、装具のコストが高いことです。 この種類の装具は高品質の素材で作られており、装着感が良いです。 また、優れたデザインが特長で、患者が立ち上がって歩くときに膝/脚に力を加える調整機能があります。 座っているときに緊張を解放することができます。

変形性膝関節を持つ高齢の患者は、O脚またはX脚の問題も抱えている可能性があるため、手術を快適に感じるとは限りません。 これらの状況では、膝装具はその状態を緩和できます。 装具は、衝撃力と膝の痛みを軽減することにより、膝を支えるのに役立ちます。 また、患者が再び適切に歩くのに役立ちます。 欠点は、特に輸入品の場合、装具のコストが高いことです。 この種類の装具は高品質の素材で作られており、装着感が良いです。 また、優れたデザインが特長で、患者が立ち上がって歩くときに膝/脚に力を加える調整機能があります。 座っているときに緊張を解放することができます。


原理は、体重の圧力と歩行張力を膝関節の曲げる力として使用することです。 これにより、脚の筋肉がより適切に機能するように刺激され、身体のバランスが整えられ、さまざまな部位(足首、膝、腰、背中)の関節に対する異常な衝突力が軽減および分散されます。
さらに、カスタムメイドインソールシューズは、膝の問題に悩まされていない人でも着用することができます。 たとえば、スポーツマンはこのタイプの靴を履くことで現在の状態をより良い状態に改善するのに役立ちます。特定の身体構造の要件により、きめ細かく調整されているためです。






カスタムメイドインソールシューズを履く利点は何ですか?
これらの特別なカスタマイズされた靴を履くことには多くの利点があります。
カスタムメイドインソールシューズは便利です
カスタムメイドインソールシューズは、幼児、ティーンエイジャー、大人、高齢者のすべての年齢の人に合うように作ることができます。 前述のように、高齢者は膝関節の変性からO脚になる可能性があります。 靴を早く装着するほど、靴はより効果的になり、患者にとってより満足のいく結果が得られます。 靴はまた、O脚またはX脚の衝撃による筋肉、腱、および軟骨の損傷を軽減します。 インソールは、安全で使いやすいです。 インソールは通常の靴の中に入れることができ、日常生活を妨げません。 カスタムメイドインソールシューズを履いているとき、人は通常の生活を送ることができ、いつものように活動できます。 また、さまざまな関節にかかる異常な振動力を軽減できるため、膝の使用を伴うスポーツ活動の結果が向上します。

身体の構造が改善されました
カスタムメイドインソールシューズは、体の他の部分の構造を調整するのにも役立ち、腰の骨の歪みや猫背、身体の左右のバランスの改善に役立ちます。
日常の生活に影響はありません
患者が添え木や膝装具などのサポートを使用しているときよりも、カスタムメイドインソールシューズを履いている時の方が見た目に違和感を感じません。 子どもは、仲間と一緒に毎日のの活動を同じようにすることが出き、靴を履くことによる行動の制限はありません。


靴のフィッティング
治療の重要なポイントは、脚、膝、背中の構造を調整する際に必要な専門知識を持つ整形外科医の厳密な監督下にある必要があるということです。 子供が成長し続けるにつれて、足、膝、背中が伸び続ける間、靴や中敷を何回も変えることが重要です。 これは、7〜12歳の間に、成長に伴う多くの変化がある幼児に特に当てはまります。 状況によっては、1年で2〜3回靴を交換する必要がある場合があります
カスタムメイドインソールシューズを作る 5ステップ
1.身体構造の検査は、身体構造調整の専門家である整形外科医によって行われます。
2.レントゲン撮影により、背骨、股関節、および足全体の構造を撮影します。 レントゲン撮影により、さまざまな角度から足の長さの詳細な測定を行います。 場合によっては、身体状況を正確に把握するために3D CTまたはMRIスキャンが必要になることがあります。
3.専門の整形外科医が診断します。
4.直立および歩行 の型を取ります。
5.患者それぞれの仕様に従って 整形外科のシューズデザイナーとの打ち合わせをします。
5ステップを踏んだ後、それに応じて靴またはインソールが作られます。 靴が患者の手元に渡ると、5ステップのプロセスが再度確認され、靴/インソールが患者の足にあっていることを確認します。 靴を作成する期間は通常、合計で約2〜4週間かかります。 その後、医師は定期的に予約を取り、患者の状態と治療の有効性を確認します。 幼児では、これは6か月ごとに行われます。カスタムメイドインソールシューズを使用しても状態が改善しない場合は、やむおえず、膝をまっすぐにするために手術を受ける必要があります。 幼児やティーンエイジャーに適した多くの手術方法があります。


(MHTOの詳細については、ここをクリックしてください)
私達は、ご相談頂けたら、手術のさまざまな方法の詳細を説明します。
ありがとうございました。
